新实验室技术改进在“高度敏感”肾移植的成功
肾移植专家在cedars - sinai医疗中心已经开发出创新的实验室技术改善机会和肾移植的成功率的候选人是器官排斥的风险很高,因为之前的接触供体抗原,根据9月27日出版的《华尔街日报》的一篇文章移植。
组织兼容性问题存在对所有接受器官移植的病人,但拒绝高暴露在风险更大的“异己分子”人类白细胞抗原(hla)。曝光可能会通过输血,先前的移植,甚至怀孕,当母亲暴露在父亲的抗原表达在细胞发展中婴儿。免疫系统是“敏感”这些抗原,发展他们退避三舍即使抗原抗体的形式到达一个潜在的挽救捐赠器官。
斯坦利·c·乔丹,医学博士西奈医疗主任的肾移植项目和部门的肾脏学,开始学习使用静脉注射免疫球蛋白(丙种球蛋白)20年前作为一种调节免疫系统,“脱敏”高致敏患者不兼容的器官兼容和减少排斥反应的风险。丙种球蛋白治疗成为Medicare-approved治疗在2004年被发现有效的一项多中心研究部分由美国国立卫生研究院的资助。
乔丹和他的同事们还开发了实验室协议利用抗原和病人血液是有用的在预测哪些病人最有可能受益于脱敏。现在他们已经采用新技术-固相化验使用珠子涂有特定HLA抗原,以更精确地确定病人的抗体的特异性和力量。
“随着固相分析,我们可以告诉医生,病人有特定抗原抗体,因为它绑定到一个特定的珠子。这允许我们做更多更准确地定量分析和预测哪些病人是最好的候选人有一个低风险的成功移植急性排斥。我们也可以预测哪些病人急性排斥的风险非常高。医生可以预先治疗病人之前通过一个全面的急性排斥,慢性排斥反应的一个危险因素,”博士,主任南希·l·Reinsmoen说西奈的HLA实验室和这篇文章的第一作者。
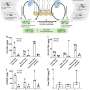
在这项研究中,抗体水平进行治疗之前,移植前和移植后几次16致敏患者根据西奈脱敏治疗协议。西奈是唯一的主要中心在美国使用先发制人的脱敏的肾移植受者。八个病人在这项研究中收到死者的器官捐赠者和八从活体供体。
终末期肾病患者超过70000人在美国移植等待名单上但少于每年进行18000例肾移植,部分原因是大约三分之一的肾衰竭患者有高“anti-donor”抗体水平和几个中心专门从事脱敏治疗。许多潜在的候选人被告知,移植是不可能的,即使一个潜在的捐赠者的组织和血型否则搭配得很好,因为他们警惕的免疫系统会拒绝大部分人的器官。
“在这项研究中百分之六十三的病人移植尽管积极的试验,这意味着接受抗体捐献器官。但是因为病人已经麻木了,试验是在足够低的水平,有急性排斥的可能性非常低,”Reinsmoen说。
“新开发的监测技术实验室Reinsmoen博士和她的团队在cedars - sinai大大提高了我们的能力来预测移植前病人被拒绝的风险,”乔丹说。
他和一个研究小组从西奈的全面移植中心、移植免疫学实验室和HLA实验室最近发表了一篇文章在一个阶段I / II的安全性和有限的有效性试验脱敏疗法结合丙种球蛋白和利妥昔单抗,单克隆抗体,抗体工程绑定到一个特定的蛋白质。联合治疗成本更低,但似乎提供优越的好处仅丙种球蛋白,提高移植率80%的病人治疗。
来源:西奈医疗中心