医院试图改善的意外后果
当医院试图保持有效和高效的运作时,医生呼叫系统可以成为维持高质量医疗和财务稳定的关键因素。的一份新报告中美国医学杂志在加拿大多伦多一家大型教学医院进行的一项长达十年的研究表明,员工调度的变化导致再入院率增加26%,这是一个意想不到的负面结果。
“医疗实践是可持续性和连续性的悖论。可持续性意味着一个医生不可能随时待命,因为他们自己的个人需求和有限的耐力。连续性意味着一个病人希望每次都有同一个医生,以建立理解和避免交接错误。这种矛盾在急症护理医学中普遍存在,尤其是在美国和加拿大最近对住院医生时间表的改变之后。这种情况没有简单的解决办法,更好地理解权衡是深思熟虑的决策所必需的,”多伦多大学医学系的首席研究员Donald a . Redelmeier医学博士说。
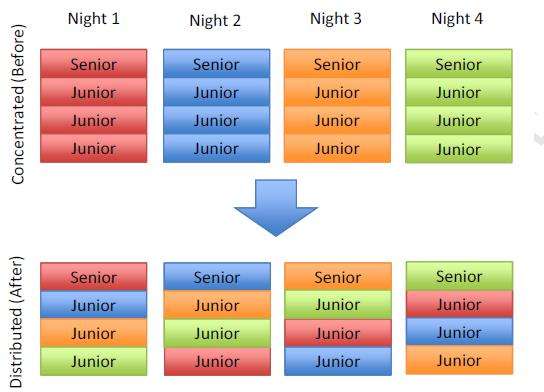
Sunnybrook健康科学中心是一个大型教学中心医院每年约有1万名住院病人出院。入院和病人护理由主治医生、老年住院医师、初级住院医师和医学生组成的团队进行;每队负责15-25名住院病人。2009年,该医院的普通内科部门改变了组织医生团队的方式。在此之前,团队使用集中或分组系统进行部署,这意味着团队在一个班次中保持在一起,四个团队24小时工作。新的安排将老年和初级住院医生分为四班。
这种分布式系统意味着患者每天都有一名团队成员在场,理论上可以提高护理的连续性,减少患者再入院。
该研究涵盖了从2004年1月到2013年12月的时间,并确定了89,697例连续出院的再入院率,其中37,982例在呼叫系统改变之前,51,715例在呼叫系统改变之后。在使用既定方法(LACE评分)校正每个患者再入院的可能性后,呼叫系统的改变使再入院率增加了30%,并且这种增加在不同的患者(年龄、再入院风险、医疗诊断)中持续存在。呼叫系统改变后的净效应相当于在医院增加了7240个病人日。死亡率没有显著变化。
作为对结果的检验,研究人员还检查了附近一家对照医院的再入院风险,发现在此期间没有类似的增加。
Redelmeier博士在临床评估科学研究所(Institute for Clinical evaluation Sciences)分析了这些数据,他是该研究所的一名核心科学家,他指出:“总之,研究结果表明,旨在改善医生呼叫系统的善意和受欢迎的改变可能会产生意想不到的、不受欢迎的和未被认识到的后果。”
研究人员警告说,观察到的再入院率的增加并不能证明分布式医生呼叫系统是失败的,需要逆转为集中模式。再入院率的增加与患者死亡率的恶化、周边医院工作量的增加或医护人员满意度的降低无关。Redelmeier博士强调:“我们的数据表明,分布式呼叫系统在可持续性和连续性之间创造了一种不同的平衡,值得更多地考虑改进。”
更多信息:“医生呼叫系统改变后的医院再入院:集中和分布式时间表的比较”,作者:Christopher J. Yarnell, AB, MD, Steven shadowwitz, MDCM, MSc和Donald A. Redelmeier, MD, ms美国医学杂志,第129卷第7期(2016年7月)