神经内分泌肿瘤分子成像优化放疗剂量
侵袭性神经内分泌癌就像一匹黑马——一种罕见的、难以捉摸的、持久的力量,与降低长期生存率有关。在2016年核医学与分子成像学会(SNMMI)年会上,研究人员展示了一种分子成像技术,使肿瘤学家能够将患者的放射治疗剂量设置在向神经内分泌肿瘤(NETs)提供最强杀伤的临界极限,同时保护脆弱的重要器官。
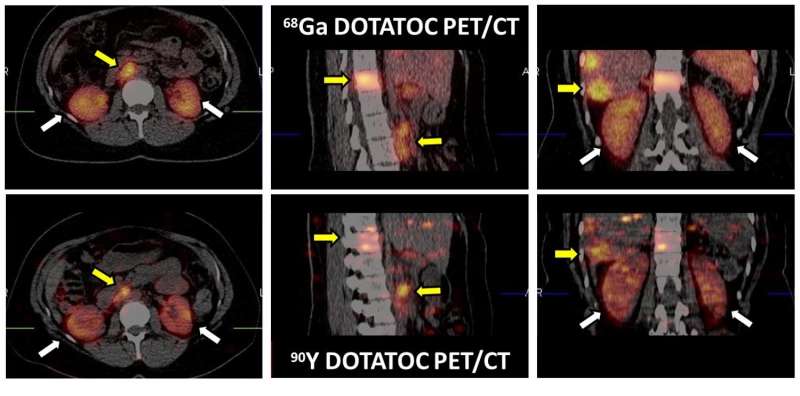
管理最大安全剂量的微妙平衡被称为个性化剂量测量,它可以在很大程度上变化病人.这给临床医生带来了一个问题。一些结合了少量但有效的放射性物质和靶向分子化合物的放射治疗已经获得了对恶性NETs的渐进治疗的支持,这些NETs可以在神经细胞和产生激素的内分泌细胞存在的任何地方发展(例如,胃肠道、胰腺、肺、甲状腺)。科学家们正在采取先发制人的行动,利用现有的分子成像系统来确定最佳剂量一种被称为钇-90 dota0 - tyr3 -奥曲肽(Y-90 DOTATOC)的肽受体放射性核素疗法。
爱荷华州爱荷华大学的Mark T. Madsen博士说:“DOTATOC是一种与生长抑素受体结合的肽,这种受体通常在神经内分泌癌症中高度表达。””分子成像,我们可以看到DOTATOC显像剂是否被肿瘤占用。如果是的话,我们知道Y-90 DOTATOC放疗也将到达肿瘤,并能够杀死肿瘤细胞。”
我们的目标是为尽可能高的治疗水平设定标准辐射剂量到不超过对肾脏有毒辐射水平的NETs,肾脏会承受不与靶点结合的残留药物的冲击。这项研究的结果表明,使用正电子发射断层扫描(PET)和单光子发射计算机断层扫描(SPECT),对身体的生理功能如肽受体活性进行成像,导致所有参与患者的剂量测定发生了显著改变。
在这项研究中,研究人员与12名恶性NETs患者合作,在三个放射治疗周期中找到一种自适应的个性化剂量测量方法。所有成年患者在第一个疗程中接受了4.44 GBq的Y-90 DOTATOC治疗,儿科患者接受了1.85 GBq / m2的治疗。患者还被给予氨基酸输注作为预防肾毒性的保护措施。研究人员评估了第一和第二疗程放疗后的血液和肾脏剂量,以确定Y-90 DOTATOC在后续疗程中的最佳剂量。Y-90 DOTATOC给药约5小时后,通过定量PET/CT成像患者进行剂量测定,然后在注射后24、48和72小时间隔进行定量SPECT/CT成像。Y-90负荷和肾脏质量由重建的PET和CT图像确定,并在成像和治疗期间使用与患者重要器官类似的无生命物体来验证。
研究人员为参与研究的12名受试者完成了20项剂量学评估。肾脏Y-90活性累积在1.4%至3.6%之间。肾脏剂量为0.6 ~ 2.7 mGy / MBq,血液剂量为0.04 ~ 0.24 mGy / MBq。这导致了后续治疗周期的显著变化。儿童的两次注射放疗剂量没有增加,一位患者的治疗仅在一个疗程后结束。对于其余受试者,放射治疗剂量在8个疗程中增加,在3个疗程中减少。总的来说,在总共11个疗程的放射治疗中,规定的放射治疗剂量改变了15%以上。
Madsen说:“我们的方法结合了定量Y-90 PET和SPECT成像的优势,收集了准确估计肾脏剂量所需的所有信息。”“我们希望在放射性核素治疗中获得更好的结果,并发症更少,因为我们将能够根据需要调整患者的剂量。”
虽然这种个性化剂量测定方法用于确定对肾脏安全的最大剂量,但这种成像技术同样可以用于确定对抗NETs的最有效剂量。进一步的研究应该阐明如何最好地应用这种技术来提高神经内分泌癌的护理标准。