胚胎发育期间的基因突变可能是终身患有糖尿病的关键
在研究人员发现单个基因突变如何从根本上改变胰腺发育后,糖尿病患者的个性化治疗可能又近了一步。
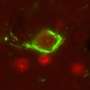
A*STAR的研究人员发现HNF1B基因的点突变可以阻止胚胎发育发展胰腺的;它会阻止至关重要的β细胞的生长,而β细胞会产生维持身体糖分平衡的胰岛素。
A*STAR分子与细胞生物学研究所(IMCB)的研究负责人Adrian Teo解释说,对β细胞发育的更好理解可能会导致更有针对性的糖尿病治疗。
Teo说:“通过了解这些β细胞基因的作用,我们可以了解糖尿病的机制原因。”“这可能意味着我们最终可以将糖尿病人群划分为亚组,并根据疾病机制而不仅仅是血糖水平对他们进行适当的治疗。”
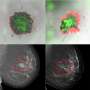
研究小组使用了一种罕见的遗传性糖尿病患者的多能干细胞系,即5型青少年成熟型糖尿病(MODY5),并将它们与未受影响的家庭成员和健康对照组的细胞进行了比较。
在MODY5中,继承基因突变父母一方长出畸形的小胰腺,这意味着他们通常在25岁之前患上糖尿病。
“我们使用MODY5患者特异性诱导多能干细胞回到过去,在我们的细胞培养皿中模拟人类胰腺的发育,”Teo解释道。“令人惊讶的是,我们发现HNF1B基因突变实际上在生命早期就影响了人类胰腺的发育。”
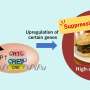
虽然MODY有许多亚型与一系列基因突变相关,但研究小组发现HNF1B独立于所有这些基因突变起作用。在开发的早期,分化细胞实际上上调了其他胰腺发育基因,这可能是为了弥补HNF1B突变。
Teo说:“我们在许多受影响的细胞系中看到了同样的效果,这些细胞系明显不同于健康的家庭成员和非相关的健康对照。”
“总之,这些比较使我们能够在实际的遗传背景下研究人类糖尿病机制,这与其他通常不能解释真实人类遗传背景的模型不同。”
该团队现在正在使用类似的多能干细胞方法来检查其他形式的胰腺缺陷糖尿病.
Teo解释说:“糖尿病是一种由基因和环境结合引起的复杂疾病,但这个模型可以帮助我们了解单个基因对β细胞功能的贡献。”