独特的胰腺β细胞再生干细胞潜力,对葡萄糖
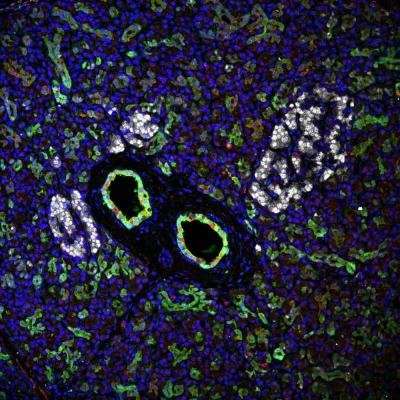
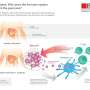
糖尿病研究所的科学家们在迈阿密大学米勒医学院证实胰腺祖细胞在人类的存在,可以发展成glucose-responsive刺激β细胞。这些重要的发现发表在细胞报告,打开门发展再生细胞治疗那些患有1型糖尿病,解决一个重大挑战,站在发现生物治疗这种疾病的方法。
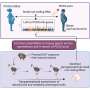
胰腺港口的概念祖细胞有潜在再生小岛几十年来一直猜测,但不是决定性地证明。DRI科学家现在已经能够识别这些干细胞的精确的解剖位置和验证他们变成glucose-responsiveβ细胞增殖的潜力和能力。
“我们这些胰腺干细胞的深入研究可以帮助我们进入一个内源性细胞为β细胞再生的目的提供“银行”,在未来,导致治疗1型患者申请糖尿病说:“胡安Dominguez-Bendala博士DRI胰腺干细胞发展主任转化研究,这项研究的首席研究员与里卡多Pastori博士,博士,分子生物学主任。“我们之前一起发现使用BMP-7来刺激经济增长,我们相信,我们能够诱导这些干细胞成为功能性小岛。”
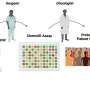
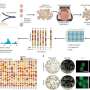
DRI团队之前报道,骨形态形成蛋白7 (BMP-7),一种天然的生长因子已经由食品和药物管理局(FDA)批准临床使用,刺激progenitor-like细胞在培养人类non-endocrine胰腺组织。在最近的研究中,研究者继续证明这些干细胞,应对BMP-7驻留在胰腺导管和腺网络的器官。此外,细胞的特点是PDX1的表达,一种蛋白质β细胞所必需的开发,和细胞表面受体ALK3已经与多个组织的再生有关。使用“分子钓鱼”技术,他们能够选择性地提取细胞表达PDX1 ALK3,种植菜和证明他们可以晚些时候在BMP-7和增殖分化成β细胞。一起,合并后的研究结果可以帮助研究人员接近开发再生细胞治疗1型和潜在的2型糖尿病。
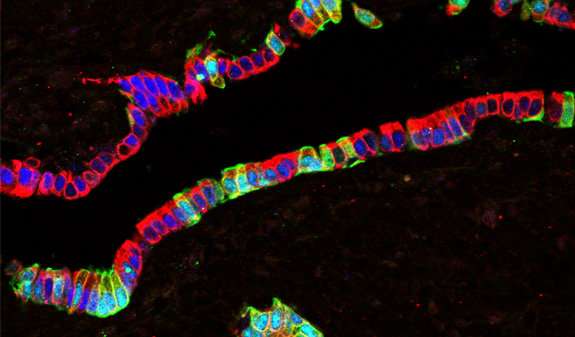
在1型糖尿病胰岛素生产细胞胰腺的错误被免疫系统,要求病人管理他们的血糖水平,通过每天的胰岛素治疗。在2型糖尿病患者能够产生一些胰岛素,但他们的β细胞随着时间的推移可能会变得不正常。1型糖尿病患者胰岛移植已允许一些生活不需要注射胰岛素后注入的供者细胞然而,没有足够的细胞来治疗数以百万计的患者可以受益。到目前为止,研究成果主要集中在创造更多胰腺细胞源自胚胎移植(hESc),多能(hPSc)和成人干细胞猪(猪)的小岛,等等。更有效的和潜在的安全解决方案可以躺在患者自身的胰岛素生产细胞再生,完全回避需要移植捐赠组织,消除其他几种路障。
“再生医学提供策略的能力来恢复原生胰腺的胰岛素生产可能有一天取代需要移植的胰腺或胰岛素生产细胞。在1型糖尿病,这需要废除的自身免疫,以避免免疫破坏的新成立的胰岛素生产细胞。因为这个原因我们当前的努力正汇聚在免疫耐受诱导不需要终身抗排斥药物,”卡米洛•Ricordi医学博士说糖尿病研究所的主任和史黛西快乐古德曼教授手术。
更多信息:Mirza穆罕默德法赫德Qadir et al, P2RY1 / ALK3-Expressing细胞在成年人体外分泌胰腺BMP-7扩展和展览Progenitor-like特点,细胞的报道(2018)。DOI: 10.1016 / j.celrep.2018.02.006