CAR-T疗法对某些血癌有效,但我们能让它对脑瘤有效吗?

一种名为CAR-T的新型抗癌疗法在治疗血癌方面显示出了巨大的前景。去年,美国食品和药物管理局批准了这种治疗急性淋巴细胞白血病的方法,结果非常有希望缓解率高达83%对于病情最严重的患者,他们的疾病在常规治疗后复发。
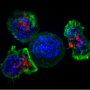
CAR-T(嵌合抗原受体t细胞)疗法利用人体的免疫系统来摧毁癌细胞。它包括提取病人的t细胞(一种免疫细胞),并对其进行基因改造,使其攻击癌细胞,而不是入侵细菌等生物。大量的CAR-T细胞在注入病人体内之前在实验室中培养。
考虑到最近的成功,很容易考虑这种方法是否适用于其他癌症,特别是众所周知难以治疗的癌症,如癌症脑部肿瘤.不幸的是,这种情况还没有发生,原因与癌症本身的性质有关。
癌症不仅仅是一种疾病,而是很多疾病,每一种都需要不同的治疗方法大脑肿瘤治疗有一个令人沮丧的历史,高级别胶质母细胞瘤患者有一个平均存活率为一年后诊断。
为什么这么难?
那么治疗实体瘤特别是脑瘤的问题是什么呢?答案在于疾病的性质和治疗方法。在白血病中,有一个单一的,可识别的目标:肿瘤细胞表面一种叫做CD19的分子。设计一个CAR-T细胞攻击目标并摧毁肿瘤是一个相对简单的任务。
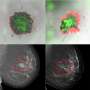
在高度脑癌(其中癌症细胞扩散和生长更快),肿瘤是异质的,这意味着目标分子上肿瘤细胞在疾病发展过程中不断变化在同一个肿瘤的不同区域,你会有不同的目标分子,所以创造一个CAR-T细胞来攻击肿瘤成为一个不可能的任务。
而且,高级脑肿瘤会形成一个网络血管在肿瘤生长并扩散到大脑其他区域的过程中,为其提供支持和营养,这一过程被称为“血管生成”。可以理解的是,这使得一些脑瘤很难治疗和移除。
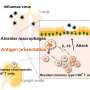
脑瘤的另一个特征涉及到另一种叫做调节性t细胞的免疫细胞。这些细胞可以阻止我们的免疫系统攻击我们自己的身体。(如果出现问题,就会导致类风湿性关节炎等自身免疫性疾病。)脑肿瘤可以劫持这些细胞,为肿瘤创造一个免疫抑制的微环境。即使免疫细胞能够到达肿瘤的位置,它们就会被这些调节性t细胞的作用“关闭”,肿瘤就会受到安全的保护,不受攻击。
拆除安全空间
免疫治疗脑病的应用前景癌症看起来很糟糕,有几个障碍需要克服,但让我们再看看CAR-T疗法。
我们可以制造出特定的免疫细胞来攻击特定的目标,第四代CAR-T细胞可以攻击两个或两个以上的特定目标,但这还不够。因此,与其关注癌细胞的移动目标,或许我们应该关注其他目标。
血管生成(新血管的发展)和免疫抑制的过程是由细胞驱动的,这些细胞有自己独特的分子特征,所以我们把这些区域作为目标。让我们通过破坏肿瘤的微环境来拿走肿瘤为自己创造的“安全空间”,让我们的免疫细胞完成破坏肿瘤的工作。
要实现这一目标,还需要克服一个主要问题,那就是系统性毒性——经过改造的CAR-T细胞攻击错误的健康靶细胞的结果。我们最不需要的就是CAR-T细胞破坏新的血管或所有的调节性T细胞。
我们需要的是肿瘤新生成的血管和免疫抑制T-的特定目标细胞.找到这些将是我未来研究的重点。