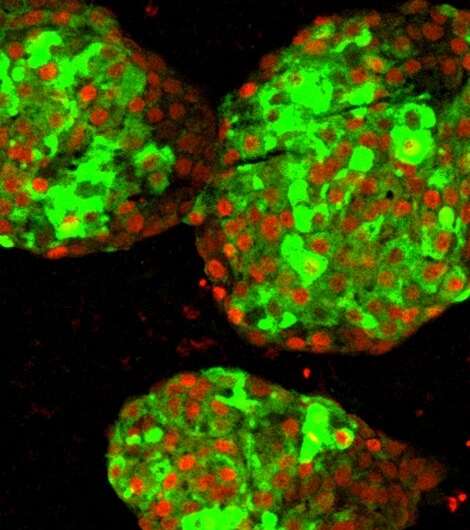
实验室培养的功能性胰岛素生产细胞
加州大学旧金山分校的研究人员首次将人类干细胞转化为成熟的胰岛素生产细胞,这是研究治疗1型(T1)糖尿病的重大突破。
替换T1患者中丢失的这些细胞糖尿病长期以来,再生医学一直是人们的梦想,但直到现在,科学家们还无法弄清楚如何在实验室培养皿中培养出与在体外一样工作的细胞健康的成年人.
“我们现在可以产生胰岛素生产细胞,看起来和行为都很像胰腺细胞你和我的身体里。这是我们朝着创造可以移植到糖尿病患者体内的细胞的目标迈出的关键一步,”UCSF赫尔布特-约翰逊糖尿病研究杰出教授、UCSF糖尿病中心主任Matthias Hebrok博士说。Hebrok是这项新研究的资深作者,该研究于2019年2月1日发表在自然细胞生物学.
T1型糖尿病是一种自身免疫性疾病,会破坏胰岛素的产生β细胞胰腺,特别是在儿童时期。如果没有胰岛素调节血液中葡萄糖水平的能力,血糖飙升会导致严重的器官损伤,最终导致死亡。这种情况可以通过吃饭时定期注射胰岛素来控制,但1型糖尿病患者仍然经常会出现严重的健康后果,如肾衰竭、心脏病和中风。
面临危及生命的疾病并发症的患者可能有资格获得胰腺移植但这种情况很少见,而且等待时间很长:在美国大约150万1型糖尿病患者中,每年只有大约1000人接受胰腺移植。这种手术也有风险:受者必须终生服用免疫抑制药物,许多移植手术因为这样或那样的原因而失败。胰腺“胰岛”(包含健康β细胞的细胞群)的移植目前正在临床试验中,但仍然依赖于来自已故捐赠者的胰腺。
这就是为什么Hebrok和其他糖尿病研究人员一直希望在实验室中使用干细胞培养健康的β细胞,这样就可以移植到患者体内,而不需要等待胰腺或胰岛移植。但多年来,科学家们一直无法弄清楚如何将干细胞编程成完全成熟的β细胞。
“我们和其他人生产的细胞处于不成熟阶段,无法对血糖做出充分反应,也无法正常分泌胰岛素。这一直是该领域的主要瓶颈。”
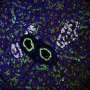
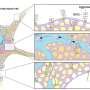
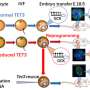
在这项新研究中,Hebrok和他的同事们,在博士后Gopika Nair博士的带领下,意识到让实验室培养的β细胞完全成熟的关键在于β细胞发育中被忽视的一个方面——细胞发育物理过程通过这种方式,细胞从胰腺的其余部分分离出来,形成所谓的朗格汉斯岛。
Nair说:“生物学的一个关键原则是形式服从功能,所以我们推断胰岛的形成可能是β细胞正常成熟的一个重要过程。”
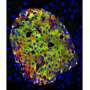
当研究人员在实验室培养皿中人工分离部分分化的胰腺干细胞并将其改造成胰岛样簇时,细胞的发育突然突飞猛进。不仅β细胞开始像成熟的胰岛素生产细胞一样对血糖做出反应,而且整个胰岛“邻居”——包括不太为人所知的α细胞和δ细胞——似乎也以从未在实验室环境中见过的方式发展。
然后,研究人员将这些实验室培养的“胰岛”移植到健康的小鼠体内,发现它们在几天内就能发挥功能——像动物自身的胰岛一样,根据血糖产生胰岛素。
通过与生物工程师、遗传学家和UCSF的其他同事合作,Hebrok的团队已经在努力将再生疗法从梦想变为现实,例如通过使用CRISPR基因编辑使这些细胞可移植到患者体内,而不需要免疫抑制药物,或者通过筛选药物,通过保护和扩大其仅剩的β,可以恢复T1糖尿病患者适当的胰岛功能细胞重新启动胰腺胰岛素的生产。
“目前的治疗方法是胰岛素注射只能治疗疾病的症状,”奈尔说。“我们的工作指出了几个令人兴奋的途径,最终找到了治愈方法。”
“我们终于能够在以前对我们关闭的一些不同的领域取得进展,”Hebrok补充道。“可能性似乎无穷无尽。”
进一步探索