工程杀手免疫细胞靶向肿瘤及其免疫抑制盟友

根据一项新的研究Elife。
工程细胞治疗可以用作治疗的替代方法癌症在先前免疫疗法的患者中,基于T的激活细胞失败了。这些发现是由马里兰州贝塞斯达美国国立卫生研究院(NIH)的研究人员报告的。
近年来,称为T细胞疗法或CAR-T细胞疗法的治疗已被批准用于治疗血液癌,现在许多其他形式的癌症正在开发中。但是,这些T细胞疗法依赖于重新编程患者自己的T细胞表达靶向肿瘤细胞的嵌合抗原受体(CAR)的能力。重新编程患者自己的T细胞的这种过程昂贵且费力。
高亲和力天然杀手细胞(汉克斯)代表潜在的“现成”细胞疗法,这些疗法不依赖于重新编程患者自身的免疫细胞。可以在质量中产生相同的细胞,并可能给予任何人。但是存在免疫抑制髓样细胞在肿瘤中,微环境仍然是有效免疫疗法的障碍,包括基于汉克细胞的治疗。
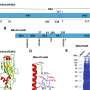
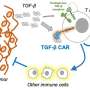
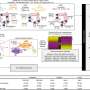
为了解决这一障碍,NIH国家聋哑和其他交流障碍研究所(NIDCD)和国家癌症研究所的研究人员利用汉克斯(Hanks)表达了一辆针对一种称为程序性死亡配体1(PD-L1)的分子的汽车。PD-L1是一种众所周知的罪魁祸首,癌症和免疫抑制性髓样细胞大量产生,以抑制免疫系统。
由NIDCD转化肿瘤免疫学部分首席研究员克林特·艾伦(Clint Allen)领导,该小组测试了工程化的PD-L1汉克斯(PD-L1 Hanks)与普通汉克(Hanks)对人类和小鼠头颈癌细胞的测试。他们发现,表达PD-L1汽车杀死小鼠和人类肿瘤细胞的汉克与没有汽车的汉克斯的程度更大,即使它们已经暴露于携带PD-L1的细胞,也可以保留这种能力。这很重要,因为已知自然杀伤细胞在杀死靶细胞后变得“疲惫”。
在患有头颈部肿瘤的小鼠中,基于汉克细胞的疗法在30%的病例中治愈了小鼠,并减慢了其余小鼠的肿瘤生长,而不会引起毒性。用汉克的治疗还减少了在肿瘤内携带PD-L1的免疫抑制性髓样细胞的数量,同时对其他促进免疫的白细胞没有影响。
调查这种影响是否免疫细胞该团队也发生在患者中,从患有晚期头颈癌患者的白细胞与PD-L1 Hank细胞中孵育。正如他们在小鼠中看到的那样,携带PD-L1的免疫抑制性髓样细胞在用PD-L1 Hank细胞处理后显着降低。这表明这种治疗方法既可以直接杀死肿瘤细胞,又可以去除免疫抑制性的髓样细胞,以防止常规免疫疗法起作用。
这些发现表明,表达PD-L1 CAR的汉克细胞可能会克服依赖T细胞激活的常规免疫疗法的某些局限性,并且可以用于预测对现有免疫疗法不敏感或失败的患者中。研究人员说,接下来的步骤将是将这种治疗方法带入诊所,以探索患有晚期或重复癌症患者的PD-L1 Hanks的安全性,并查看将HANK细胞疗法与其他激活T细胞的免疫疗法相结合是否可以增强治疗回复。
进一步探索