改变疫苗时间表如何节省成本和生命:来自南非的发现
2005年,在大多数低收入和中等收入国家开始为儿童常规接种肺炎球菌病疫苗之前,它造成了大约150万人死亡每年全世界。其中约70万至100万为5岁以下儿童。肺炎球菌病发生时链球菌引起的肺炎侵入身体通常无菌的区域,引起脑膜炎、肺炎、败血症或其他疾病综合征。病死率败血症(>20%)和脑膜炎(>50%)在低收入和中等收入国家的发病率很高吗.
广泛接种儿童肺炎球菌疫苗可减少死亡和疾病即使是未接种疫苗的人.这是因为细菌的循环减少了肺炎链球菌.这种“间接”免疫通常被称为“群体免疫”。
肺炎球菌结合疫苗在许多国家都有疫苗和免疫全球联盟国际疫苗支持计划。
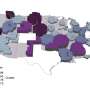
全球免疫联盟支持60个低收入和中等收入国家将肺炎球菌结合疫苗引入常规疫苗接种。然而,全球疫苗和免疫联盟的支持集中在贫穷的国家.30多个国家,包括11个非洲国家,计划在足够富裕时“毕业”,不再接受全球疫苗免疫联盟的直接支持。例如在美国,人均国民总收入超过1500美元。特别是尼日利亚,遭受了大约全世界死于肺炎球菌病的10%在过渡名单上。
随着各国从全球疫苗和免疫联盟的支持中“毕业”,它们将需要支付肺炎球菌结合疫苗的费用。许多国家将想方设法在不占用稀缺资源的情况下继续使用疫苗。
目前肺炎球菌结合疫苗接种程序需要三剂疫苗这些通常是儿童免疫计划中最昂贵的疫苗。南非是目前唯一一个在没有全球疫苗免疫联盟财政援助的情况下采购这些疫苗的非洲国家,该国几乎将其全部疫苗采购预算的一半用于购买肺炎球菌结合疫苗。
降低疫苗接种成本的一种策略是减少每个儿童所需的剂量。我们进行了临床试验研究剂量计划是否可以在保持疫苗效力的同时安全减少,并发现在低收入和中等收入国家环境中,两剂计划与三剂计划诱导相同的最终免疫反应。
使用两剂计划可大大降低疫苗项目的成本中等收入国家.
减少剂量
大多数低收入和中等收入国家采用“2+1”疫苗接种计划世界卫生组织推荐的.在婴儿6周龄和14周龄时使用两种主要剂量。随后在9个月时进行一次加强剂量。需要加强剂量多年保持免疫力.因此,在设计我们的研究时,我们考虑放弃初级剂量,而不是加强剂量。
抗体可以预防侵袭性肺炎球菌疾病.这是基础个体防护.抗体还可以防止携带或鼻咽无症状感染。预防携带所需的抗体水平是可能更高比预防疾病所需的还要多。预防大龄儿童携带被认为是疫苗诱导群体免疫的机制。这是因为年龄较大的儿童是主要的肺炎链球菌而且马车比疾病更常见。
在我们最近的随机试验中,我们测试了两种目前获得许可的肺炎球菌结合疫苗PCV13 (Prevnar 13)和PCV10 (Synflorix)的两种“1+1”计划。我们测试了从原来的三剂量计划中减少6周剂量或14周剂量。我们测量了助推器后的抗体水平,以确定1+1计划是否会导致与2+1计划诱导的抗体水平相似。众所周知,2+1计划可以诱导足够高的抗体水平和足够长的时间来减少携带和提供群体免疫。
我们发现,1+1方案并不亚于2+1剂量方案后的抗体水平。这一发现表明,群体免疫一旦到位,可以通过减少时间表来维持。
然而,与2+1计划相比,1+1计划在升压前提供的保护较少。此外,与6周9个月1+1计划相比,14周9个月1+1计划的预增强免疫效果更好。9个月后,所有这些差异都消失了。
减少肺炎球菌结合疫苗剂量是之前的研究在英国。与2+1方案(2、4、12个月)相比,1+1方案(3、12个月)在加强剂量后产生的免疫力并不差。结果,英国在2010年开始实行2剂接种计划2019.
但英国的试验给低收入和中等收入国家留下了关键问题。我们的试验首次证明,在低收入和中等收入环境下,1+1计划产生的增强后免疫反应并不低于2+1计划。我们还表明,目前使用的两种肺炎球菌疫苗都是如此。
建议
许多国家提供肺炎球菌结合疫苗在严重的财政限制下。此外,脱离全球疫苗和免疫联盟支持的国家可能难以维持肺炎球菌结合疫苗接种,并有可能失去其健康效益。
根据我们的研究结果,低收入和中等收入国家可以考虑放弃一种主要剂量。这将使肺炎球菌疫苗的采购成本减少三分之一。
考虑改用两剂疫苗时间表,应考虑9个月大的儿童因接种疫苗所覆盖的亚株而发生侵袭性疾病的风险。如果这种风险很高,可能不适合降低剂量,因为降低剂量将导致更小比例的疫苗接种者产生增强前免疫。
减少剂量的国家应该支持监测研究,以监测侵入性疾病的发病率,也许可以通过可以吸引外部资金的学术研究机构进行。决定放弃一剂疫苗的国家还需要决定是在第6周还是第14周注射第一剂疫苗。我们发现,使用14周的剂量会导致更大比例的婴儿免疫力增强。但是,在14周时给予第一次剂量会使所有婴儿都容易感染疾病从6周到14周。各国及其免疫咨询委员会必须仔细权衡这些风险。
即使在减少初级剂量可能并不理想的国家,这也往往比结束常规的儿童肺炎球菌结合疫苗接种或从其他基本公共卫生项目中利用稀缺资源更好。