科学家寻求更快的治疗抑郁症的方法
抑郁症的治疗面临两大挑战。首先,近50%的患者对现有的抗抑郁药反应不佳。第二,传统药物需要相对较长的时间——大约三到五周——才能达到预期的效果。隶属于巴西São保罗大学(USP)的一组研究人员开始解决第二个问题,他们使用表观遗传调节剂试图“消除”压力的后果。表观遗传机制是一个复杂系统的一部分,它控制着基因如何以及何时开启或关闭。
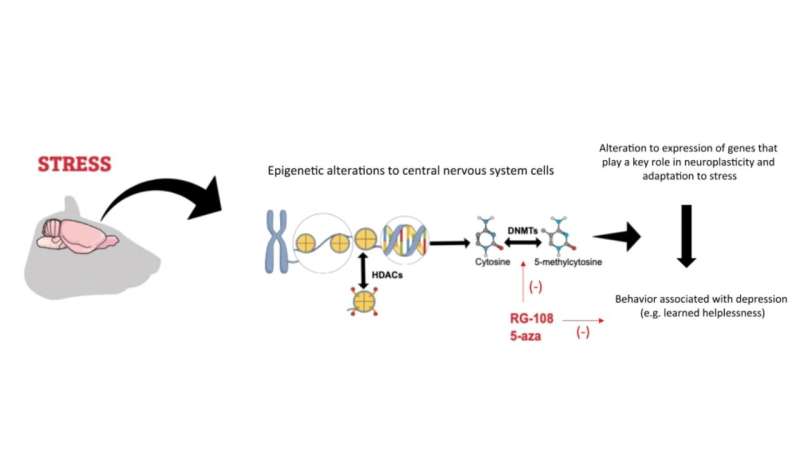
压力是抑郁症的一个关键诱因,暴露在压力下会改变大脑中的某些表观遗传标记。其中许多改变发生在与神经可塑性相关的基因中,神经可塑性是大脑对经验做出反应的能力。压力会增加这些基因的DNA甲基化。
DNA甲基化是一种染色质重塑过程,通过招募参与基因抑制的蛋白质或抑制转录因子与DNA的结合来调节基因表达。大多数现有的抗抑郁药旨在减少这一过程。
由USP和丹麦奥胡斯大学教授Sâmia Joca领导的团队决定对BDNF(脑源性神经营养因子)的作用进行深入研究,BDNF是一种神经系统蛋白质,对神经元可塑性的调节有充分的证据。
“压力会降低BDNF的表达,正如文献所示,如果BDNF信号被阻断,抗抑郁药就没有效果。这就是我们专注于BDNF的原因,”Joca说,他隶属于USP Ribeirão Preto药物科学学院(FCFRP)的生物分子科学系。
该小组测试了压力会增加BDNF基因的甲基化,减少其表达,并且这种减少与抑郁行为有关的假设。“我们的出发点是这样的:如果我们使用一种基因调节剂来抑制DNA甲基化,这个过程就不会发生,BDNF水平就会正常,而且会有抗抑郁的效果,”约卡说。“如果抗抑郁药的作用确实与甲基化谱的正常化有关,那么传统药物需要时间才能起作用,因为它需要时间来消除压力诱导的改变,我们想象直接调节这些表观遗传机制会迅速产生效果。我们发现事实确实如此。”
他们在杂志上发表了一篇文章,报告了研究结果分子神经生物学.
“我们测试了两种药物,其中一种用于治疗癌症(胶质瘤)。另一个完全是实验性的,”约卡说。“值得注意的是,这些药物不能用于治疗抑郁症,因为如果它们无限制地降低DNA甲基化,它们会增加几个基因的表达,而不仅仅是我们感兴趣的基因。所以会有负面影响。这些发现并不是预示着新型抗抑郁药的前景,而是从一个有趣的角度来开发新的治疗方法。”
行为
根据Joca的说法,为了验证直接调节表观遗传机制会更快地发挥作用的假设,有必要使用(并验证)一个能够非常清楚地区分慢性和急性治疗的模型。科学家们首先在用知名常规药物治疗的大鼠身上验证了应激性抑郁模型。在这个被称为“习得性无助”的模型中,大鼠暴露在不可避免的压力下,七天后,在这种情况下,大鼠可以通过移动到它们所在的房间的另一边来避免压力。
结果显示,有压力的动物比没有压力的动物学习这种回避行为的失败次数更多,这是意料之中的。这种趋势通过常规抗抑郁药物的慢性治疗和表观遗传调节剂的急性治疗而减弱。
“在这个模型中,我们称之为习得性无助,类似于人类的抑郁症,感觉自己无能为力,无法让情况变得更好,”约卡说。“该模型得到了验证,并表明,当持续使用抗抑郁药物治疗时,动物恢复正常,在行为方面与无压力动物相似。然而,这种情况只有在反复治疗的情况下才会发生。这同样适用于抑郁症患者,他们必须持续服用这种药物。单次注射不会产生急性反应。”
强迫游泳测试也被用来给大鼠施加压力,24小时后观察它们的行为。在这种情况下,传统药物降低压力引起的抑郁程度。在验证了模型后,研究人员进行了另一系列实验,发现表观遗传调节剂具有抗抑郁的作用。
重新测试的可靠性
研究小组测试了两种不同的药物作为调节剂,5-AzaD和RG108。两者都抑制负责DNA甲基化的酶,“但它们在化学上没有关系,”约卡解释说。“我们希望避免这种效果是由于某种药物的某种非特异性机制造成的可能性。所以我们用了完全不同的药物,得到了同样的结果。我们在两个不同的时间测量了效果,一组是在不可避免的压力之后不久,另一组是在无助测试之前。我们观察到这两种情况都有快速的抗抑郁作用。”
下一步是对5-AzaD进行分子分析,以产生感兴趣基因的甲基化谱。Joca说:“我们发现压力确实会增加BDNF和TrkB的甲基化,TrkB是另一种神经系统蛋白质,而我们的治疗可以适度减弱这种甲基化。”
由于变化非常细微,研究人员决定分析重测信度。“使用不同的模型,我们重现了强迫游泳测试的结果,并注入了药物同时还向皮层注射BDNF信号抑制剂。这没有抗抑郁的效果,”约卡说。
这项研究是Joca和她的团队几年来一直在做的工作的延续。“2010年,我们发表了一篇文章,表明这些药物具有抗抑郁作用。不久之后,我们发表了另一篇文章,表明抗抑郁药物治疗可以调节DNA甲基化。这项最新研究中有趣的一点是通过急性干预产生抗抑郁效果。这是表观遗传调节剂首次被证明具有快速抗抑郁作用,”Joca说。